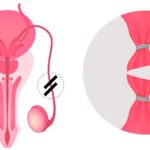
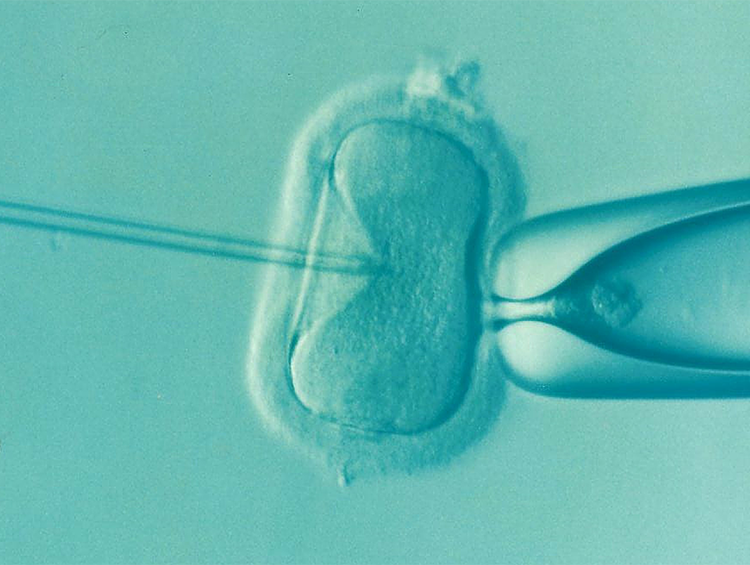
[vc_row][vc_column][vc_column_text]La técnica ICSI no es para todos los pacientes. Aporta su máximo beneficio en los casos en los que haya un factor masculino y, por cuestiones técnicas es imprescindible, cuando se va a realizar un diagnóstico genético preimplantacional (DGP), cuando utilizamos ovocitos vitrificados o en maduración in vitro de ovocitos. Fuera de estos escenarios, es importante individualizar sus indicaciones ya que, al tratarse de una técnica invasiva sobre el ovocito, en determinados casos podría ser perjudicial.
La ICSI (inyección intracitoplásmica de espermatozoides) revolucionó la reproducción asistida cuando apareció en la década de los 90. Hizo posible el embarazo, en parejas cuyo varón tenía un factor masculino severo, es decir, tenía un número disminuido de espermatozoides, una morfología alterada o éstos no se desplazaban correctamente. En estos casos, la fecundación in vitro (FIV) convencional estaba comprometida por no haber suficiente número de espermatozoides «aptos para fecundar».
En los últimos años, el uso de la ICSI ha aumentado de forma exponencial en ciclos de FIV sin un factor masculino diagnosticado. Según datos de un estudio en Estados Unidos, el uso de ICSI, para casos sin factor masculino, ha pasado del 15.4% en 1996 al 66.9% en 2012. La ICSI se plantea para evitar el llamado «fallo de fecundación», es decir, que no se produzca fecundación en ninguno de los ovocitos obtenidos en un ciclo de FIV. Las indicaciones en estos casos son, entre otras, la esterilidad de origen desconocido, la edad materna por encima de los 38 años, la obtención de un bajo número de ovocitos o la falta de embarazo en 2 ciclos de FIV anteriores.
Resultados de la ICSI para todos
No está claro que se obtenga un beneficio de la ICSI, aplicada a todos los ciclos de FIV. Algunas publicaciones, encuentran que la ICSI, en casos sin factor masculino, se asocia a una menor tasa de implantación y menor tasa de embarazo por ciclo que con la FIV convencional. También la revisión de la Sociedad Americana de Reproducción en 2016, en pacientes de todas las edades sin factor masculino, mostró menos niños nacidos vivos tras ICSI, comparado con la FIV convencional.
Por último, algunos estudios, no confirmado por otros, sugieren que la ICSI se asocia a un aumento de riesgo de patologías en los niños nacidos, comparado con la FIV convencional. Caso de darse, este aumento de riesgo, podría deberse a la patología de base a la que se asocia la subfertilidad de la pareja. En cualquier caso, desde nuestro punto de vista, hace obligatorio reconsiderar el uso de la ICSI para parejas donde no sea clínicamente necesaria.
ICSI para edad materna avanzada
Quienes están a favor de generalizar la ICSI, lo recomiendan fundamentalmente cuando hay pocos ovocitos disponibles. Esta circunstancia se da sobre todo en mujeres de edad avanzada, que tienen una baja reserva ovocitaria. Sin embargo, unos de los estudios con un mayor número de pacientes (745 mujeres de 40 o más años), indicó que la ICSI no supone ninguna ventaja frente a la FIV convencional en mujeres de más de 39 años. En el grupo de pacientes estudiadas, el número de ovocitos obtenidos, la tasa de fecundación y de niños nacidos fue similar.
Conclusiones sobre la ICSI de la Sociedad Americana de Reproducción
En diciembre de 2012, el Comité de la Sociedad Americana de la Medicina de la Reproducción, publicó una revisión sobre el uso de la ICSI en ausencia de un factor masculino. Las conclusiones fueron las siguientes:
· La ICSI es una técnica segura y efectiva para el tratamiento del factor masculino.
· La ICSI puede aumentar la tasa de fecundación cuando ésta ha sido baja o nula en un ciclo de FIV convencional previo.
· Es necesario que 30 parejas se sometan a una ICSI innecesaria para prevenir un único caso de fallo de fecundación.
· En pacientes con esterilidad de origen desconocido, el uso generalizado de ICSI no mejora los resultados clínicos.
· En baja reserva ovocitaria o edad materna avanzada, el uso generalizado de ICSI no mejora los resultados clínicos.
· Sólo se recomienda el uso de la ICSI para todos los casos de FIV en factor masculino, utilización de ovocitos vitrificados, diagnóstico genético greimplantacional y maduración in vitro de ovocitos. Los tres últimos, debido a cuestiones técnicas.
En URH García del Real, creemos que la ICSI no es para todos los pacientes, estamos muy comprometidos con el uso de las técnicas validadas científicamente y personalizamos los tratamientos caso a caso. Si quieres conocer más sobre cuál sería el enfoque más adecuado en tu caso concreto, pide cita con nosotros o llama al teléfono 917401690 para una primera consulta gratuita. ¡Te informaremos con detalle y sin ningún tipo de compromiso!
Dra. Isabel Pons Mallol – Jefa del Laboratorio de Fecundación in Vitro y Andrología
[/vc_column_text][vc_video link=»https://youtu.be/-Roxz9MpDjs» el_width=»50″ el_aspect=»43″ align=»center»][/vc_column][/vc_row]